Schmerz- und Schlafmedizin
Schlafmedizinische Krankheitsbilder
Albträume
Albtraum (Alptraum): Traum, der von Angst und Panik geprägt ist und zum Aufwachen führt. Bei Kindern entsteht er meist aus unbekannter Ursache; bei Erwachsenen steht nicht selten ein posttraumatisches Belastungssyndrom (PTBS) im Hintergrund. Weitere Ursachen sind schlecht verarbeitete Tagesereignisse.
Albträume im Erwachsenenalter
Wenn psychische Störungen die Ursache von Albträumen sind, verschwinden diese meistens, sobald die Erkrankung, z. B. ein PTBS, behandelt wird.
Gelingt dies nicht oder leiden Betroffene an immer wiederkehrenden Albträumen ohne plausible Ursache, so hilft die Methode des Klarträumens (luciden Träumens): Hierbei lernt der Betroffene, mit Bewusstsein zu träumen und während des Träumens den Fortgang des Traums zu steuern.
Albträume bei Kindern
Vor allem Kinder zwischen vier und zehn Jahren leiden unter Albträumen. Meistens wachen sie in der zweiten Nachthälfte unter Tränen auf. Oft schildern sie den Eltern, dass sie sich vor einem großen Tier oder einem Monster fürchten; sie können dann aus Angst häufig nicht wieder einschlafen. Hier hilft es meistens schon, wenn Sie Ihr Kind beruhigen und ihm erklären, dass der Traum vorüber ist und es jetzt ohne Sorge wieder einschlafen kann. Albtraumphasen halten oft wochenlang an, verschwinden dann aber wieder von selbst.
Wenn die Albträume auf ein traumatisches Erlebnis folgen, sollten Sie diese jedoch sehr ernst nehmen und professionelle Hilfe vom Kinderpsychologen in Anspruch nehmen.
Vor allem im Alter von 4–12 Jahren treten bei manchen Kindern auch nächtliche Panikattacken auf. Die Eltern erwachen durch einen gellenden Schrei und finden das Kind schweißgebadet im Bett sitzend. Manchmal nimmt das Kind die Eltern gar nicht wahr und schläft von selbst wieder ein. Auch am nächsten Morgen kann es sich oft an nichts erinnern. Mit zunehmendem Alter lassen diese Panikattacken nach.
Weiterführende Informationen
- www.klartraum.de – Internetseite der Universität Heidelberg: Bietet ausführliche Informationen zur Klartraumforschung.
Narkolepsie
Narkolepsie: Krankhaft gesteigertes Schlafbedürfnis, dem eine neurologische Erkrankung des Schlaf-Wach-Rhythmus zugrunde liegt. Charakterisiert ist die Narkolepsie durch erhöhte Schläfrigkeit mit Schlafdrang bis hin zum Schlafzwang. Typisch sind regelrechte Schlafanfälle durch kataplektische Attacken mit plötzlicher Erschlaffung der Muskulatur. Möglich sind auch Schlaflähmungen, in deren Verlauf sich der Betroffene trotz klaren Bewusstseins nicht mehr bewegen kann.
In der Laienliteratur wird die Narkolepsie manchmal als Schlafkrankheit bezeichnet – dieser Begriff wird aber auch für die tropische infektiöse Schlafkrankheit gebraucht und sollte deshalb für die Narkolepsie nicht verwendet werden.
Als Folge der starken Tagesschläfrigkeit kommt es bei der Narkolepsie zu Bewegungsautomatismen, die peinlich sein können und zur sozialen Ausgrenzung führen. Verkehrs- und Fahrtüchtigkeit sind solange nicht gegeben, bis diese unter guter medikamentöser Einstellung und optimaler Schlafhygiene durch einen Test nachgewiesen werden.
Narkolepsie ist ein genetisch bedingtes Krankheitsbild, dessen Ausbruch und Schwere von Umweltfaktoren abhängt und nicht nur eine Folgestörung anderer Krankheiten ist. Dafür spricht ein positiver HLA-DR2-Faktor, den 95 % der Betroffenen aufweisen.
Die Behandlung ist schwierig, eine Heilung nicht möglich. Die Lebensqualität kann aber durch Medikamente und schlafhygienische, verhaltenstherapeutische Maßnahmen (z. B. feste Schlafphasen im Verlauf des Tages) deutlich gebessert werden.
Während der zahlreichen Impfungen gegen Schweinegrippe im Frühjahr/Sommer 2010 hatte die schwedische Arzneimittelagentur (MPA) im August 2010 von Narkolepsiefällen berichtet, die zeitlich mit Pandemrix®-Impfungen gegen Schweinegrippe zusammenfielen. Weitere Untersuchungen ergaben aber keinen plausiblen kausalen Zusammenhang zwischen Narkolepsie und dem Schweinegrippen-Impfstoff.
OSAS und andere Schlafapnoe-Syndrome
OSAS (obstruktives Schlafapnoe-Syndrom): Schwere Schlafstörung, die durch periodische Atemstillstände (Apnoen) während des Schlafs verursacht wird. Häufige Ursachen sind Übergewicht und Alkohol, die die Anatomie und das optimale Zusammenspiel der Rachenmuskeln beeinträchtigen, sodass die oberen Atemwege immer wieder kollabieren (obstruieren). Die entstehenden Sauerstoffmangelzustände im Gehirn lösen kurzfristige Aufwachreaktionen aus, die jedoch nur selten bewusst wahrgenommen werden. Betroffen sind ~ 2 % der Erwachsenen, übergewichtige Männer zwischen 40 und 65 Jahren am häufigsten. Die Therapiemethoden sind häufig erfolgreich.
Die Grenzen des OSAS zum primären Schnarchen sind fließend – bei beiden ist Schnarchen der von Außenstehenden am offensichtlichsten bemerkte Leitbefund. Manche Autoren definieren das obstruktive Schnarchen als Zwischenform. In der Laienliteratur wird das obstruktive Schnarchen teilweise mit dem OSAS gleichgesetzt, was für Verwirrung sorgen kann.
Das OSAS unterscheidet sich vom zentralen Schlafapnoe-Syndrom: Bei diesem wird die Atemmuskulatur im Schlaf ineffektiv gesteuert, sodass das Gehirn immer wieder „vergisst“ zu atmen. Die Ursache der Apnoe liegt also nicht in den Atemwegen, sondern direkt im Gehirn. Zentrale Apnoesyndrome sind in der Mehrzahl der Fälle angeboren, können aber auch durch schwere Gehirnentzündungen entstehen (z. B. als Spätfolge einer Nervenborreliose).
Auch Mischformen zwischen OSAS und zentraler Apnoe kommen vor.
Leitbeschwerden
- Ausgeprägte Tagesmüdigkeit
- Tagsüber Einschlafzwang mit Sekundenschlaf
- Nichterholsamer Nachtschlaf
- Nächtliches Schwitzen
- Starkes Schnarchen
- Konzentrations- und Gedächtnisstörungen, evtl. Persönlichkeitsveränderungen
- Depressive Verstimmung
- Impotenz
- Der Schlafnachbar bemerkt zunächst ein laut vernehmbares Schnarchen beim Ein- und Ausatmen, anschließend ein plötzliches, sekundenlanges Stocken des Atmens und in der Folge wieder ein deutliches Schnarchen.
Die Erkrankung
Das OSAS ist das mit Abstand häufigste Schlafapnoe-Syndrom. Es ist dadurch gekennzeichnet, dass die oberen Luftwege, also vor allem der Rachen, im Schlaf bei der Atmung für kurze Zeit vollständig kollabieren. Es kommt zu längeren Atempausen – den Apnoen; dadurch kommt kein Sauerstoff mehr ins Blut. Das Gehirn ist als erstes betroffen und schlägt Alarm, wodurch der Schlaf unterbrochen wird: Der Schlafende schreckt immer wieder kurz aus dem Tiefschlaf auf, oft ohne dabei jedoch ganz wach zu werden. Das steigert zwar den Muskeltonus der Rachenmuskulatur, sodass der Betroffene wieder Luft holen kann, beeinträchtigt aber die Schlafqualität und führt zum nichterholsamen Schlaf mit all seinen Folgen. Durch die Alarmreaktionen wird zudem immer wieder das unwillkürliche sympathische Nervensystem aktiviert. Folgen sind Bluthochdruck und nächtliche Herzrhythmusstörungen.
Die „Hauptschuldigen“ am OSAS sind überschüssiges Fettgewebe und Alkohol. 80 % der Patienten mit OSAS sind übergewichtig. Schlafmittel können die ungünstige Muskelentspannung der Rachenmuskeln noch weiter verstärken. Weitere Risikofaktoren sind ein dicker, gedrungener Hals, eine besonders große Zunge (Makroglossie) und große Rachenmandeln. Verengungen der Nase (krumme Nasenscheidewand, Nasenpolypen oder stark vergrößerte Gaumenmandeln) können in manchen Fällen ebenfalls eine verstärkende Rolle spielen. Sehr selten sind Auffälligkeiten des Gesichtsschädels verantwortlich, wie etwa ein nach hinten versetzter Unterkiefer (Retrognathie).
Sehr viel seltener ist das zentrale Schlafapnoe-Syndrom. Es ist Folge einer vom Gehirn ausgehenden Fehlsteuerung der Atemmuskulatur und ist gekennzeichnet durch Stillstand oder Nachlassen der Atembewegung im Schlaf. Gewöhnlich ist es verbunden mit einem Sauerstoffmangel.
Auch Mischformen beider Syndrome kommen vor (gemischtes Apnoe-Syndrom).
Das macht der Arzt
Infos zur Diagnosesicherung.
Bei der Therapie sind die persönlichen Lebensgewohnheiten die entscheidenden Ansatzpunkte. Eine deutliche Gewichtsreduktion kann ein OSAS entscheidend verbessern oder sogar völlig beseitigen. Auch sollten alle Faktoren, die das OSAS verstärken (Rauchen, Alkohol, Schlafmittel oder Bewegungsmangel), reduziert oder abgestellt werden. Zudem kann eine Verbesserung der Schlafhygiene in Einzelfällen sehr effektiv sein.
Wenn diese Maßnahmen nicht zum Erfolg führen, verordnet der Arzt eine Nasenmaske, die der Betroffene jede Nacht tragen muss. Sie ist an einen kleinen Kompressor angeschlossen, der einen geringen Luftüberdruck erzeugt. Dieser beständige, während der Ein- und Ausatmung bestehende Überdruck wirkt dem Zusammenfallen der oberen Atemwege entgegen („Luftschienung“). Unter dieser von Ärzten CPAP-Therapie (Continuous Positive Airway Pressure) genannten Behandlung verschwinden nicht nur die Atemstillstände, sondern auch die belastenden Begleitbeschwerden und -erkrankungen der Schlafapnoe. Typische Probleme der Beatmung sind Druckstellen am Maskenrand sowie ausgetrocknete Schleimhäute. In diesem Fall kann die Atemluft zusätzlich befeuchtet werden. Üblicherweise sind die Patienten beim ersten Mal nicht überzeugt davon, mit der beschriebenen Apparatur schlafen zu können, aber viele werden von der durchschlagenden Besserung der Schlafqualität überzeugt.
Kommt der Betroffene mit der nächtlichen Maskenbeatmung nicht zurecht, so kann durch Gebissschienen aus Kunststoff versucht werden, ein Zurücksinken des Unterkiefers im Schlaf zu verhindern (Protrusionsschiene). Die Erfolgsquote ist aber hierbei nicht so hoch wie bei der Maskenbeatmung. Schlafmediziner fanden heraus, dass sich das Tragen von Protrusionsschienen auch zur Langzeitbehandlung eignet und bei Schlafapnoe oder auch primärem Schnarchen Wirkung zeigt. Damit die Behandlung optimal verläuft, raten sie Patienten, die solch eine Schiene lange Zeit verwenden, regelmäßig schlaf- und zahnmedizinische Kontrollen durchführen zu lassen.
Eine weitere Neuerung ist die so genannte Upper Airway Stimulation (UAS). Es handelt sich dabei um ein vollständig implantiertes Schrittmachersystem (Inspire Medical Systems), das durch eine milde Stimulation der Muskeln der oberen Luftwege dafür sorgt, dass der Patient gleichmäßig atmet. Durch die Stimulierung des Unterzungennervs wird die für die Atempausen verantwortliche Erschlaffung der Muskulatur direkt verhindert. Von diesem System profitieren Patienten mit CPAP-Unverträglichkeit. Vor dem Einschlafen wird die Stimulation aktiviert, nach dem Aufwachen am Morgen ausgeschaltet. Durch die Operation entstehen keine irreversiblen Veränderungen der oberen Atemwege, Schlucken und Sprechen sind unbeeinträchtigt.
Selbsthilfe
Erfolgversprechend ist die Beseitigung von Ursachen und übermäßigem Alkoholgenuss (vor allem abends). Ferner sollte auf Beruhigungs- und Schlafmittel konsequent verzichtet werden (außer der Arzt verordnet diese auf Grund der Umstände im Einzelfall).
Ergänzend kommen je nach Schwere und Ursache der OSAS auch alle weiteren Verhaltensmaßnahmen und operativen Möglichkeiten in Betracht, die bereits beim primären Schnarchen beschrieben wurden. Allerdings ist eine operative Verkleinerung des Zäpfchens beim OSAS meist nutzlos.
Weiterführende Informationen
- www.bsd-web.de – Bundesverband Schlafapnoe Deutschland e. V., Ingelheim: Derzeit eher magere Internetseite, aber mit Suchservice für schlafmedizinisch qualifizierte Ärzte.
- www.vdk-schlafapnoe.de – Internetseite des Fachverbands für Schlafapnoe/Chronische Schlafstörungen (VdK, Bonn): Bietet Wissenswertes zum Schlafapnoe-Syndrom und Schnarchen, so zu Ursachen, Symptomen und deren erfolgreichen Behandlung.
Schlafkrankheit
Schlafkrankheit (Afrikanische Trypanosomiasis): Infektionskrankheit, die durch Trypanosomen, einzellige Parasiten, ausgelöst wird. Sie kommt in den tropischen Feuchtregionen Afrikas vor und wird durch den Stich der Tsetsefliege übertragen. Die Schlafkrankheit ähnelt zunächst einer Grippe. Daraus entwickelt sich eine fortschreitende Entzündung des Gehirns und der Hirnhäute mit typischen Schlaf- und Bewusstseinsstörungen. Ohne Behandlung endet die Erkrankung immer tödlich.
Symptome und Leitbeschwerden
- Fieber
- Kopf- und Gliederschmerzen
- Lymphknotenschwellung
- Verhaltensänderungen
- Verwirrtheit
- Koordinationsstörungen
- Schlafstörungen
- Bewusstseinsstörungen.
Wann zum Arzt
Am gleichen Tag, wenn
- während oder nach einer Afrikareise die beschriebenen grippeartigen Symptome auftreten.
Sofort, wenn
- während oder nach einer Afrikareise Verwirrtheit, Verhaltensauffälligkeiten oder schwere Schlafstörungen auftreten.
Die Erkrankung
Verbreitung und Häufigkeit
Die Schlafkrankheit tritt vor allem in der afrikanischen Subsahara auf. Insbesondere ist sie in den Feuchtgebieten verbreitet, also dem bevorzugten Lebensraum der Tsetsefliege. Bis in die späten 90iger Jahre gab es in Afrika immer wieder Epidemien der Schlafkrankheit. In den vergangenen 25 Jahren ist die Zahl der Betroffenen durch kontinuierliche Bekämpfungsprogramme der WHO deutlich zurückgegangen (von 40.000 Fällen im Jahr 1998 auf unter 1.000 Fälle im Jahr 2018). In Deutschland wird die Erkrankung nur in Einzelfällen bei Afrikareisenden beschrieben.
Krankheitsentstehung
Die Schlafkrankheit wird durch einzellige Parasiten, die Trypanosomen, ausgelöst.
Hauptüberträger der Trypanosomen ist die Tsetsefliege, die durch ihren Stich die Erreger von erkrankten Menschen und Tieren aufnimmt und auf Gesunde überträgt. Selten kommt es auch zu Übertragungen über die Plazenta von befallenen Müttern auf den Fetus während der Schwangerschaft oder in Einzelfällen durch sexuellen Kontakt.
Krankheitsverlauf
Bei der Schlafkrankheit lassen sich zwei Formen unterscheiden, die unterschiedlich schnell fortschreiten. Die westafrikanische Form entwickelt sich langsam über Monate hinweg. Sie kann auch erst Monate nach dem Stich der infizierten Fliege auftreten. Die seltenere ostafrikanische Form zeigt einen akuten Verlauf über wenige Wochen.
Die Erkrankung verläuft bei beiden Formen in 2 Stadien und mit den gleichen Symptomen:
- In Stadium 1 zirkulieren die Erreger im Blut und Lymphsystem. Die Betroffenen leiden an Fieber, Schüttelfrost, Kopf- und Gliederschmerzen, sowie einer schmerzlosen Lymphknotenschwellung, zumeist im Halsbereich. Einige, aber nicht alle Infizierte zeigen eine schmerzhafte Rötung um die Bissstelle der Tsetsefliege. Die Bissstelle kann sich auch verhärten, abschuppen, verfärben oder ein Geschwür bilden, heilt aber nach einigen Wochen spontan ab. Manche Infizierte entwickeln außerdem eine Schwellung der Leber, der Milz oder des Gesichts, Juckreiz, Gewichtsverlust oder Magen-Darm-Störungen wie Übelkeit, Erbrechen und Durchfall. Kommt es auch zu einer Entzündung des Herzens, sterben manche Patient*innen an Herzversagen, bevor sie das 2. Erkrankungsstadium erreichen.
- Im Stadium 2 erreichen die Parasiten das Gehirn: Nun stehen neurologische Symptome im Vordergrund: Kopfschmerzen, Verwirrtheit, Verhaltens- und Persönlichkeitsveränderungen, Koordinations- und Sensibilitätsstörungen, Muskelschwäche und Zittern, manchmal auch Bewegungs- und Gangstörungen. Charakteristisch für die Schlafkrankheit sind Schlafstörungen, die sich durch Ein- und Durchschlafstörungen und eine typische Umkehr des Schlaf-Wach-Rhythmus mit ausgeprägter Tagesmüdigkeit zeigen. Möglich sind auch Krampfanfälle und Sprechstörungen. Im weiteren Verlauf verfallen die Betroffenen in einem Dämmerzustand, sie sind nicht mehr in der Lage zu essen und magern ab.
- Die Erkrankung schreitet unbehandelt bis zum Koma fort und endet dann immer mit dem Tod.
Diagnosesicherung
Die Symptome der Schlafkrankheit sind unspezifisch, daher müssen Betroffene Ihrer Ärzt*in unbedingt mitteilen, dass sie sich in Afrika aufgehalten haben. Da sich auch andere afrikanische Tropenkrankheiten mit ähnlichen Symptomen zeigen, ist eine Laboruntersuchung für die Diagnose nötig. Die Ärzt*in nimmt hierfür eine Blutprobe. Sind schon neurologische Symptome vorhanden, wird zusätzlich eine Rückenmarkspunktion durchgeführt, um das Gehirnwasser (Liquor) zu untersuchen.
Erregernachweis. Die Trypanosomen sind im Blut und Gehirnwasser unter dem Mikroskop gut an ihrer typischen länglichen Form und dem fadenförmigem Fortbewegungsapparat (Geißel) zu erkennen.
Antikörpernachweis. Für die westafrikanische Form der Erkrankung gibt es auch einen Schnelltest. Hierbei werden Antikörper im Blut nachgewiesen, also Abwehrstoffe, die das Immunsystem der Infizierten nach der Infektion gegen den Erreger gebildet hat.
Biopsie. Wenn die Erreger im Blut nicht nachweisbar sind, wird eine Gewebeprobe (Biopsie) untersucht. Hierzu entnimmt die Ärzt*in Gewebe aus vergrößerten Lymphknoten oder der Haut im Bereich der Bissstelle und untersucht es unter dem Mikroskop. Dort sieht man die Erreger häufig in einem frühen Stadium der Erkrankung, auch wenn sie im Blut noch nicht nachweisbar sind.
Behandlung
Zur Behandlung stehen verschiedene Arzneimittel wie Suramin, Pentamidin, Melarsoprol und Eflornithin zur Verfügung. Da die Medikamente viele Nebenwirkungen haben, werden Betroffene im Krankenhaus behandelt und überwacht. Hierzu werden sie in eine auf Tropenmedizin oder Infektionskrankheiten spezialisierte Klinik überwiesen.
Ihr Apotheker empfiehlt
Was Sie selbst tun können
Infektionsprophylaxe. Afrikareisende sollten sich vor Insektenstichen schützen, vor allem durch
- die Verwendung von Insektenvertreibungsmitteln (Repellents), Insektiziden und spezieller Tsetse-Fallen
- das Tragen heller, hautbedeckender, robuster und imprägnierter Kleidung und die Vermeidung blauer und dunkler, die Tsetsefliegen anziehender Farbtöne
- Schlafen unter imprägnierten Moskitonetzen
- Geschlossene Autofenster, weil Tsetse-Fliegen oft großen, sich bewegenden Objekten folgen.
Schlafstörung ohne andere Erkrankung als Ursache
Primäre Schlafstörung: Nichterholsamer Schlaf, der als eigenes Krankheitsbild auftritt, ohne andere nachweisbare Erkrankung. Sie äußert sich als Einschlaf- oder Durchschlafstörung und nimmt die Form zu frühen Erwachens oder einer Schlafrhythmusstörung an.
Die Häufigkeit von Schlafstörungen ist beträchtlich. Rund 30 % der Bevölkerung haben zumindest zeitweise mit Schlafstörungen zu kämpfen, wobei Frauen etwas häufiger als Männer betroffen sind, und ältere Menschen nach der Pensionierung viel häufiger als jüngere, im Berufsleben stehende.
Erst wenn die Beschwerden mindestens vier Wochen dauern, spricht man in der Schlafmedizin von Schlafstörungen. Etwa fünf Millionen Deutsche leiden unter behandlungsbedürftigen, schweren Schlafstörungen.
Die Behandlung des nichterholsamen Schlafs hat in den letzten Jahren vor allem durch die inzwischen verfügbaren verhaltensmedizinischen Behandlungsformen Fortschritte gemacht, wobei diese eine erhebliche Mitarbeit der Betroffenen erfordern.
Werden Schlafstörungen nicht behandelt, drohen Folgeerkrankungen wie depressive Verstimmungen, Verkehrsuntüchtigkeit im Straßenverkehr, Leistungsabfall am Arbeitsplatz und soziale Isolation im Privatleben.
Leitbeschwerden
Bei der Einschlafstörung:
- Stundenlanges Wachliegen am Abend mit Grübeleien und kreisenden Gedanken
- In ausgeprägten Fällen „Zwischenzustand“ mit in der Regel als unangenehm erlebten Tagträumen
- Aufgrund der anhaltenden Müdigkeit geht der Betroffene, wenn keine äußeren Zwänge vorliegen, immer früher zu Bett.
Bei der Durchschlafstörung:
- Längere Wachperioden in der Nacht (kurze Wachperioden sind aber Teil des normalen Schlafs!)
- Grübeleien und kreisende Gedanken
Vorzeitiges Erwachen:
- Aufwachen nach nur 2–5 Stunden Schlaf, ohne dass innerhalb angemessener Zeit wieder eingeschlafen werden kann
Bei allen Formen:
- Fehlender Erholungswert des Schlafs
- Ausgeprägte Tagesschläfrigkeit und vermehrter Tagesschlaf
- Gereiztheit
- Konzentrationsprobleme
- Vermehrte Empfindlichkeit gegen Genussmittel wie Koffein, Nikotin und Alkohol
- Verlust der Lebensfreude
- Häufig Symptome von depressiver Verstimmung oder von Angsterkrankungen.
Die Erkrankung
Tritt ein nichterholsamer Schlaf als eigenständige Erkrankung auf, äußert sie sich
- Als Einschlafstörung: Quälend langes Wachliegen bis der Schlaf eintritt, im Extremfall über drei Stunden lang.
- Als Durchschlafstörung: Oberflächlicher und „zerhackter“ Schlaf durch häufige und länger andauernde Wachperioden.
- Als vorzeitiges Erwachen: Erwachen nach nur wenigen Stunden Schlaf, ohne dass wieder eingeschlafen werden kann.
- Als Schlafrhythmusstörung: Störung des Wechsels von Wach- und Müdigkeitsphasen. Eine Schlafrhythmusstörung tritt zwangsläufig beim auf Jetlag, ist aber ansonsten eher Folge als Ursache des nichterholsamen Schlafs.
Das macht der Arzt
Die schlafmedizinische Therapie bei Schlafstörungen ohne zugrunde liegende chronische Erkrankung umfasst drei Formen:
- Medikamentöse Therapie
- Verhaltenstherapie
- Selbsthilfe in Form verbesserter Schlafhygiene.
Medikamentöse Therapie. Über ein Drittel der Patienten mit nichterholsamem Schlaf erhält vom Arzt Schlafmedikamente. Aber es ist eine offene Frage, welcher Prozentsatz dieser Verordnungen dem Betroffenen überhaupt hilft. Schlafmediziner argumentieren jedenfalls, dass für keines dieser Medikamente nachgewiesen werden konnte, dass es die Lebensqualität des Betroffenen wirklich verbessert, oder dass es besser wirkt als ein Placebo bzw. Selbsthilfemaßnahmen. Demgegenüber haben Schlafmittel gerade bei älteren Menschen teils bedenkliche Nebenwirkungen und sind häufig für Stürze und damit verbundene Knochenbrüche verantwortlich .
Der Arzt wird Schlafmittel vor allem dann verordnen, wenn die Schlafstörung eine klare Ursache hat, wenn z. B. ein bevorstehendes Ereignis (Operation, Umzug, Gerichtstermin), ein einschneidendes Erlebnis (Unfall, Tod eines Angehörigen) oder eine andere kurzfristige Ausnahmesituation vorliegt.
Bei chronischen – also schon monatelang bestehenden – Schlafproblemen wird er Schlafmittel nur dann verordnen, wenn die Einnahme von verhaltenstherapeutischen Maßnahmen und einer Verbesserung der Schlafhygiene begleitet wird.
Über die Details und insbesondere die Dauer der Einnahme gehen die Meinungen weit auseinander. Die Deutsche Gesellschaft für Schlafmedizin empfiehlt zunächst eine Verordnung von Schlafmitteln über zwei Wochen. Bessert sich die Schlafstörung, tritt aber nach korrektem Absetzen unverändert wieder auf, ist eine zweite Zwei-Wochen-Periode der Therapie zulässig. Besteht die Schlafstörung nach erneutem Absetzen weiter, ist davon auszugehen, dass keine Aussicht auf einen Erfolg durch die bisher verordneten Medikamente besteht. Jetzt muss die Diagnostik überprüft werden. Der Arzt wird verhaltenstherapeutische Verfahren einleiten, die Schlafhygiene verbessern helfen oder Medikamente anderer Substanzklassen verordnen.
Aktuelle Studien ergaben allerdings, dass Schlaftabletten das Sterberisiko erhöhen können – selbst in niedriger Dosierung. Bei Betroffenen, die etwa 18 Dosen im Jahr nehmen, erhöht sich das Risiko, an Krebs oder anderen Leiden zu erkranken, um mehr als das Dreifache. Bei 130 Dosen ist es sogar fünfmal so hoch.
Sind verhaltenstherapeutische Verfahren nicht möglich oder erweisen sich als ineffektiv, kann eine Abendmedikation mit Benzodiazepinen unter bestimmten Bedingungen durch einen schlafmedizinisch qualifizierten Arzt verordnet werden, wenn andernfalls eine erhebliche Tagesbeeinträchtigung durch die Folgen der Schlafstörung besteht. Die Verordnung sollte alle zwei Wochen überprüft werden. Nach 3, spätestens 6, Monaten unergiebiger Behandlung sollte die Behandlung abgebrochen und der Patient an ein Schlaflabor überwiesen werden .
Sondertext: Schlafmittel
Statt der festen Verordnung eines Medikaments kann der Arzt dem Patienten auch eine Bedarfstherapie vorschlagen. In diesem Fall nimmt der Patient das Schlafmittel nur dann, wenn er es wirklich benötigt. Dies ist angemessen, wenn die Schlafstörungen nur gelegentlich auftreten (z. B. immer vor Dienstreisen mit dem Flugzeug) und/oder wenn vorhersehbar ist, dass die Schlafstörung von selbst vorübergeht (z. B. Trauerphase, Hausbau). Der Patient muss also selbst entscheiden, wann er medikamentöse Hilfe braucht. Allerdings besteht hierbei die Gefahr, dass der Patient „lernt“, bestimmte Situationen nur noch mit Hilfe eines Medikaments zu bewältigen und damit das Vertrauen in seine eigenen Kräfte verliert.
Eine weitere Alternative ist die Intervalltherapie. Entweder erhält der Patient sein Medikament in einem festen Rhythmus (z. B. jede dritte Nacht) oder bei vorher vereinbarten Anlässen (z. B. bei Schichtarbeitern zum Ende der Nachtschichten). Diese Form der Medikamentenverordnung ist auf längere Sicht besonders vielversprechend, wenn der Patient parallel verhaltenstherapeutisch geschult wird.
Verhaltenstherapeutische Schlaftherapie. Verhaltensmedizinische Maßnahmen sind bei Schlafstörungen – auch bei solchen, die eine andere Krankheit als Ursache haben – inzwischen die Therapie der ersten Wahl. In vielen Städten gibt es mittlerweile schlaftherapeutische Angebote, die auf der Verhaltenstherapie aufbauen. Zu deren Techniken gehören:
- Stimuluskontrolle. Die Funktion von Bett und Schlafzimmer wird optimiert, indem schlafstörende Verhaltensweisen ausgeschaltet und schlaffördernde eingeübt werden. Dazu gehört, dass das Bett nur zum Schlafen benutzt werden darf. Andere Tätigkeiten, wie Arbeiten, Lesen oder Entspannen (mit Ausnahme von Sex) sind im Bett „verboten“ und müssen an anderen Orten der Wohnung ausgeführt werden.
- Schlafrestriktion. Die Schlafqualität wird verbessert, indem durch eine Begrenzung der Zeitspanne, die der Betroffene im Bett liegend verbringen darf, die Müdigkeit erhöht wird und damit angestrengte Einschlafversuche unterbleiben. Diese Technik eignet sich im Übrigen auch gut zur Selbsttherapie, erfordert aber hohe Disziplin.
- Paradoxe Intention. Durch die Aufforderung bzw. die bewusste Absicht, wach zu bleiben, werden erfolglose Einschlafversuche verhindert; der Einschlafvorgang ist damit weniger angstbesetzt.
- Kognitive Techniken. Schlafängste werden vermindert durch die Konzentration auf beruhigende Gedankenbilder und die Unterbrechung schlafstörenden Grübelns und Gedankenkreisens.
Bei hartnäckigen Schlafproblemen sollten Sie, wenn verfügbar, solche Angebote ausprobieren, auch wenn die Krankenkassen die Kosten in der Regel nicht übernehmen.
Selbsthilfe
Das Einmaleins der Schlafhygiene
Bei kaum einer chronischen Erkrankung ist der Betroffene so sehr „Wissenschaftler in eigener Sache“ wie bei der Schlafstörung. Die folgenden Tipps und Regeln geben die schlafmedizinisch etablierten Elemente der modernen Schlafhygiene wieder. Was für Sie am wirkungsvollsten ist und was Sie als Erstes versuchen sollten, müssen Sie selbst herausfinden. Sinnvoll ist es jedoch, an mehreren Punkten gleichzeitig anzusetzen.
Taktgeber nutzen. Regelmäßige Schlafzeiten einzuhalten ist besonders hilfreich. Dabei sollten Sie vor allem äußere Taktgeber, wie das Sonnenlicht, Spaziergänge am Abend aber auch regelmäßige Sozialkontakte, wenn sie nicht psychisch belasten, ausnutzen.
Nachgewiesen ist, dass körperliche Aktivität während des Tages (nicht jedoch am Abend) den Nachtschlaf fördert, während Passivität und Bewegungslosigkeit die Schlafqualität negativ beeinflussen .
Essen. Empfohlen wird, das Abendessen möglichst am frühen Abend einzunehmen und leicht verdauliche Speisen zu bevorzugen. Mit vollem Bauch schläft man schlecht. Aber auch hungrig sollte man nicht zu Bett gehen. In der ärztlichen Praxis spielt der Faktor Essen nur eine untergeordnete Rolle, weil die meisten Menschen ihren Lebensrhythmus bereits entsprechend eingestellt haben. Nur Menschen, die aus beruflichen Gründen abends essen müssen, etwa auf Dienstreisen, können dies als problematisch empfinden.
Auch mit den Genussmitteln Alkohol und Koffein wissen die meisten Menschen richtig umzugehen. So ist Koffein – etwa in Form einer Tasse Kaffee als Abschluss der Mahlzeit – für manche ein echter „Schlafkiller“. Menschen, die diese Erfahrung bei sich bereits gemacht haben, werden im Normalfall darauf verzichten.
Auch der Genuss von frisch gegorenem Bier oder Sekt lässt manche Menschen unruhig schlafen, während ein Glas Rotwein meist keine Probleme bereitet. Wer sich nicht sicher ist, was ihm schadet, muss durch konsequentes Weglassen selbst herausfinden, ob nicht doch eine der Ess- oder Trinkgewohnheiten den Schlaf stört. Diese Versuche sollten mindestens eine Woche lang durchgehalten werden.
Zuviel Alkohol wirkt sich grundsätzlich ungünstig auf den Schlaf aus und bewirkt, dass man vorzeitig wieder erwacht.
Zur Ruhe kommen. Normalerweise denkt man eher selten darüber nach, wie man Entspannung findet, denn man entspannt sich ganz einfach von selbst. Wem das jedoch nicht mehr gelingt, der kann Entspannung lernen. Wichtig ist dabei, alle Gedanken an Dinge, die einen beunruhigen, auszuschalten. Manchmal hilft es schon, zum Einschlafen einer schönen Musik ganz bewusst zuzuhören. Dabei stellt man die Lautstärke am besten so niedrig, dass man genau hinhören muss. Auch Hörbücher sind zu diesem Zweck geeignet. Häufig lassen sich negative Gedanken mit Atemübungen wirkungsvoll vertreiben. Konzentrieren Sie sich auf die eigene Atmung, indem Sie eine Hand auf den Bauch legen und dem Ein- und Ausatmen nachspüren. Beim Einatmen sollte sich der Bauch heben, beim Ausatmen sprechen Sie ein leises „Ssssss“ und beobachten, wie der Bauch sich senkt. Auch bei den aus China stammenden Entspannungstechniken wie Qi Gong und Tai Chi dienen Atemübungen dazu, innere Ruhe zu finden.
Eine alte, aber dennoch ganz wirksame Methode, zur Ruhe zu kommen ist das Baden: Ein warmes Vollbad mit Melisse oder anderem Badezusatz kann das Einschlafen wirksam fördern (mehr zu Vollbädern). Bestehen Wadenschmerzen oder andere Schmerzsyndrome, sind kühle Wadenwickel oder Abwaschungen möglicherweise die bessere Wahl.
Eine weitere wirkungsvolle Methode, Schlafstörungen in den Griff zu bekommen, ist das Autogene Training, eine Art Selbstsuggestion, die dabei hilft, sich besser zu entspannen. Wenn Sie die Methode noch nicht beherrschen, können Ihnen Ratgeberbücher oder Kurse (wie sie z. B. von Volkshochschulen angeboten werden) behilflich sein, diese zu lernen.
Die Biofeedback-Methode zur Entspannung ist für Menschen ideal, die eine Vorliebe für Technik haben. Während Sie unter Anleitung entspannen, werden durch angeschlossene Elektroden Entspannung und Anspannung gemessen und auf einem Bildschirm sichtbar gemacht.
Auch in unserem Kulturkreis ist mittlerweile die Meditation als Weg bekannt, um Entspannung und innere Ruhe zu finden. In der indischen Kultur ist sie, neben körperlichen Übungen, wichtiger Bestandteil verschiedener Yoga-Richtungen. Meditation sollte unter Anleitung geübt werden; wenn man die wesentlichen Grundzüge beherrscht, kann man jedoch fast überall und jederzeit meditieren.
Das Prinzip der Progressiven Muskelrelaxation nach Jacobson (PMR) beruht darauf, dass man sich ganz bewusst auf die Entspannung und Anspannung der einzelnen Muskelgruppen konzentriert, angefangen bei den Händen über Arme, Nacken und Schultern usw., bis hin zu den Füßen. Auch diese Methode lernt man am besten in eigens angebotenen Kursen. Später kann das Gelernte mithilfe einer CD oder DVD allein ausgeführt werden.
Alle Entspannungstechniken wirken bei richtiger Ausführung, indem sie das Aktivitätsniveau des Gehirns herabsetzen. Dieses Herunterschalten des Gehirns lässt sich im EEG verfolgen: Wer seine Entspannungstechnik beherrscht, kann quasi auf Knopfdruck z. B. den Anteil langsamerer Alpha-Wellen steigern. Entscheidend ist deshalb nicht, welches Verfahren Sie für sich wählen, wichtig ist vielmehr, dass Sie die Methode, für die Sie sich entschieden haben, auch wirklich in Ihren Alltag integrieren.
Stressursachen abbauen. Die Entspannungsfähigkeit zu fördern ist eine der Möglichkeiten, um Schlafstörungen zu verhindern. Ebenso nützlich ist jedoch, schon im Vorfeld zu vermeiden, dass man regelmäßig in Situationen großer Anspannung gerät.
Konflikte lösen. Dass ein gutes Gewissen das beste Ruhekissen ist, ist eine altbekannte Weisheit. Prüfen Sie also, ob Sie wirklich alles getan haben, um schwelende Konflikte aus Ihrem Leben zu verbannen. Gehen Sie dazu die Themen durch, die Ihnen nachts beim Grübeln immer wieder in den Sinn kommen. Manche Experten raten auch zur tiefenpsychologisch orientierten Psychotherapie, wenn gravierende Konflikte Ursache von Schlafstörungen sind. Ob diese aber besser wirkt als eine verhaltenstherapeutische Schlaftherapie, ist unklar. Im akuten Stadium der Psychotherapie können sich Schlafstörungen sogar zunächst verschlimmern.
Schlafrituale. Jeden Abend bestimmte Rituale einzuhalten, ist wohltuend und schlaffördernd. Das kann ein Spaziergang, eine Tasse Kräutertee als „Betthupferl“ oder auch ein kleines Glas eines alkoholischen Getränks sein.
Unmittelbar vor dem Einschlafen haben sowohl für Kinder als auch für Erwachsene Gute-Nacht-Geschichten, für Letztere in Form eines Buchs, einen beruhigenden, schlaffördernden Effekt. Für gläubige Menschen gehört meist ein Gutenacht-Gebet zu den Ritualen. Fernsehen dagegen ist im Allgemeinen eher ungünstig.
Nicht zuletzt ist die Zeit vor dem Einschlafen auch die beliebteste Zeit für Zärtlichkeiten und Geschlechtsverkehr, deren schlaffördernde Wirkung unumstritten ist.
Schlafzimmer. Das Schlafzimmer spielt eine besondere Rolle für den erholsamen Schlaf. In erster Linie sollten Sie sich in Ihrem Schlafzimmer wohl fühlen, und es sollte eine ruhige, entspannende Atmosphäre haben. Es darf zwar kühl, aber nicht kalt und ungemütlich sein. Ideal ist es, wenn ein kleines Ostfenster das Morgenlicht hereinlässt, andererseits aber während der Nacht keine Licht- und Geräuschquellen den Schlaf zu unterbrechen drohen.
Ein wichtiger Stressfaktor für den Nachtschlaf ist Lärm. Wenn sich der Außenlärm nicht reduzieren lässt, hilft es, sich an die Benutzung von Ohrstöpseln aus Wachs (Ohropax®) oder Schaumgummi zu gewöhnen. Manche Menschen schlafen auch gut mit einem zweiten kleineren Kissen, das sie auf dem freiliegenden Ohr platzieren.
Sind diese Maßnahmen nicht ausreichend, sollte der Einbau von Lärmschutzfenstern erwogen werden, deren positiver Effekt oft verblüffend ist. Wenn diese Möglichkeit nicht zur Wahl steht, bleibt in extremen Fällen (und wenn die finanziellen Mittel dies zulassen) nur ein Wohnungswechsel, denn die Lärmempfindlichkeit nimmt mit dem Alter zu.
Allein oder zu zweit. Wenn Ihr Partner schnarcht oder wenn es Sie nervös macht, dass er schläft, während Sie schlaflos sind, dann sollten Sie überlegen, ob es nicht besser ist, (vorübergehend) alleine zu schlafen.
Temperatur. Während beim Einschlafen Wärme förderlich ist und Frieren das Einschlafen stark behindert, ist beim Durchschlafen das Gegenteil der Fall: Hier wird nämlich der Wärmestau unter der Bettdecke zum Problem. Die thermischen Anforderungen sind also widersprüchlich.
Die meisten Menschen lösen diesen Konflikt, indem sie die fehlende „Einschlafwärme“ mit Hilfe von Bettsocken, Wärmekissen oder einer Wärmflasche herbeiführen. In der Apotheke oder im Sanitätshaus sind auch große Kompressen erhältlich, die im Wasserbad erwärmt werden und eine lang anhaltende Wärmewirkung haben. Wenn Sie eine dieser Methoden anwenden, kann die Raumtemperatur in Ihrem Schlafzimmer eher niedrig sein. Prinzipiell sollte im Schlafzimmer eine deutlich niedrigere Temperatur als in der übrigen Wohnung herrschen. Dies ist empfehlenswert, denn der Körper muss in der Nacht „runterschalten“ können. Dies entspricht nicht zuletzt dem Rhythmus der Natur mit einer nächtlichen Absenkung der Lufttemperatur von 5 bis über 10 °C. Viele Menschen verzichten völlig auf eine Beheizung ihres Schlafzimmers und benutzen im Winter stattdessen besonders wärmende Bettwäsche oder Daunendecken.
Das Bett. Auch das Bett, die gewählte Matratze und die Bettwäsche spielen eine wichtige Rolle bei der Schlafqualität. Folgendes sollte bedacht werden:
- Die Matratze sollte weder zu weich noch zu hart sein. Es gibt inzwischen auch Matratzen mit unterschiedlichen Härtezonen, wodurch besonders im Schulterbereich eine weichere Federung erreicht wird. Taschenfederkernmatratzen sind atmungsaktiver als Latexmatratzen und führen die vor allem am Ende der Nacht entstehende Wärme besser ab.
- Für die Oberbetten gilt: Synthetische Bettdecken sind für Allergiker von Vorteil, begünstigen aber einen Wärmestau eher als solche aus Naturmaterialien. Im Winter Daunen und im Sommer Wildseide oder anderen Naturmaterialien sind also für Nichtallergiker die bessere Wahl.
- Ein häufig vernachlässigter Faktor ist schließlich das Kissen: Die traditionelle Form und Standardgröße (80 x 80 cm) ist eher ungünstig, weil das Kissen beim Schlafen leicht verrutscht und außerdem die gewünschte Kopferhöhung oft zu gering ausfällt. Dadurch werden Schmerzen in der Halswirbelsäule begünstigt. Im Handel gibt es deshalb eine Vielzahl von Gesundheitskissen, die Sie ausprobieren sollten.
In der Alternativmedizin gehen die Anforderungen noch erheblich weiter. Die Feng-Shui-Lehre fordert eine harmonische Raumaufteilung; eine ungünstige Position des Betts kann demnach Schlafprobleme verursachen. Andere Therapierichtungen sehen unter dem Bett verlaufende Wasseradern als Problemverursacher; wieder andere warnen vor Elektrosmog. Letztere legen großen Wert darauf, dass keine stromführenden Leitungen in der Nähe des Betts verlaufen und vermeiden sogar jede Art von Metall im Bettgestell und in der Matratze. Auch wenn derlei scheinbar ursächliche Zusammenhänge manchmal erstaunlich plausibel klingen – ihren Wahrheitsgehalt hat keine dieser Hypothesen bisher nachweisen können.
Nächtliches Wasserlassen. Patienten, bei denen nächtliches Wasserlassen (Nykturie) neu auftritt, sollten unbedingt einen Arzt aufsuchen. In Zusammenhang mit Ödemen ist das ein Hinweis auf eine schwere Erkrankung, z. B. Herzerkrankung, Eiweißmangel, Lebererkrankung oder Nierenerkrankung, die behandelt werden muss.
Auch ohne schwere Erkrankung sind manchmal Toilettengänge nachts unumgänglich. Wer sie vermeiden will, sollte nach 18 Uhr nur noch wenig trinken. Liegt keine schwere Erkrankung zugrunde, kann die Nykturie selbst medikamentös behandelt werden, etwa mit Desmopressin (Nocdurna®). Zu beachten sind hier die geschlechtsspezifischen Dosierungen. Vorsichtig ist insbesondere geboten für Patienten über 65 Jahren. Diese Altersgruppe besitzt unter Desmopressin-Einnahme ein erhöhtes Risiko für die Entwicklung einer Hyponatriämie (Natriummangel) mit Beschwerden wie Kopfschmerzen, Übelkeit, Gewichtszunahme oder Krämpfen.
Harntreibende Medikamente (Diuretika) ebenso wie harntreibende Kräutertees (Blasen- und Nierentee oder Tee aus Brennnessel, Goldrute, Schachtelhalm oder Bärentraubenblättern) sollten in Absprache mit dem Arzt möglichst nicht abends eingenommen bzw. getrunken werden. Auch frische Früchte (besonders Birnen, Pfirsiche, Trauben) wirken harntreibend und sollten nicht in größeren Mengen vor dem Zubettgehen gegessen werden.
Grübeln. Ein verbreiteter Störfaktor des erholsamen Schlafs ist das „Grübel-Übel“. Gedanken und Sorgen, die im Kopf kreisen, lassen sich einfach nicht vertreiben. Wenn es irgend möglich ist, versuchen Sie, das Kreisen der Gedanken radikal abzubrechen. Die Vorschläge mancher Ratgeber, nur an schöne Dinge zu denken oder Schäfchen zu zählen, helfen in der Praxis meist wenig oder gar nicht. Den für Sie besten Weg, kreisende Gedanken abzubrechen, müssen Sie also selbst finden.
Mitunter ist dauerhaftes, nicht unterdrückbares Grübeln auch ein Hinweis auf eine Depression, die medikamentös behandelt werden sollte.
- Manchen Menschen hilft es, kurz aufzustehen, in Ruhe etwas Warmes zu trinken und sich dann bald wieder hinzulegen.
- Andere finden einen Schluck Wasser ausreichend. Wenn bereits ein Glas Wasser auf dem Nachttisch steht, vermeidet man, durch das Aufstehen den Kreislauf wieder anzukurbeln.
- Wenn ein Thema gar nicht aus dem Kopf zu vertreiben ist, kann es helfen, einen Zettel und einen Stift am Bett bereit zu haben und sich kurze Notizen zu machen. Noch besser ist es, wenn Sie zum Aufschreiben der Gedanken einen Platz außerhalb des Betts aufsuchen. Damit signalisieren Sie sich selbst, dass die Probleme im Bett „nichts zu suchen haben“.
- Oft kann auch das Lesen eines spannenden Buchs oder eines interessanten Zeitungsartikels vom Grübeln ablenken.
- Menschen, die darunter leiden, dass sie Lebenspartner, ein Kind oder Elternteil verloren haben, tut es gut, wenn sie gedanklich ein Zwiegespräch mit dem geliebten Menschen führen.
Komplementärmedizin
In kaum einem anderen Bereich der Medizin verlaufen die Grenzen zwischen alternativen und schulmedizinischen Therapiemethoden so fließend wie in der Schlafmedizin. So zählen die oben unter Selbsthilfe besprochenen entspannungsfördernden Therapien bei anderen Krankheiten durchaus zu den Alternativverfahren – während sie in der Schlafmedizin schon zu Kernbausteinen der „schulmedizinischen“ Therapie geworden sind. So sind phytotherapeutische Schlafmittel in der hausärztlichen Praxis fest etabliert. Eine weitere Variante ist die Aromatherapie. Dabei werden vor dem Zubettgehen ein paar Tropfen Bitterorangenöl in die Schale einer Duftlampe geträufelt. Auch Lavendel- oder Kamillenöl können durch ihren Geruch beruhigend wirken.
Methoden wie Akupunktur oder Homöopathie spielen in der Praxis der Schlafmedizin nur eine geringe Rolle.
Das Hormon Melatonin wird vielfach – auch im Internet – als natürliches Medikament für einen besseren Schlaf beworben. Wissenschaftliche Studien sprechen der isolierten Einnahme allerdings kaum einen Nutzen zu :
- Bei primären Schlafstörungen lässt sich durch die Einnahme des Medikaments die Einschlafdauer zwar um etwa zehn Minuten verkürzen; die Schlafqualität und auch die Schlafdauer bleiben dabei aber unbeeinflusst.
- Bei durch Schichtarbeit oder Jetlag bedingten Schlafstörungen erhöht Melatonin zwar die Schlafdauer; allerdings wird auch hier die Schlafqualität nicht verbessert.
- Bei allen sekundären Schlafstörungen ist Melatonin wirkungslos.
Weiterführende Informationen
- www.leitlinien.net – Über die Rubrik Leitlinien-Startseite, dann Nicht aktualisierte Leitlinien, Register-Gruppe 063 gelangen Sie zur Leitlinie für Diagnostik und Therapie des nicht erholsamen Schlafs der Deutschen Gesellschaft für Schlafforschung und Schlafmedizin (DGSM). Auch wenn es hier als nicht mehr aktuell geführt wird, so ist es doch das ausführlichste Dokument in deutscher Sprache. Sehr umfassende Informationen, leider nicht sehr laienfreundlich formuliert.
- www.schlafgestoert.de – Eine der wenigen Internetseiten zum Thema, die uneingeschränkt empfohlen werden kann, betrieben von drei Schlafmedizinern aus Münster. Dort finden sich viele Links, weitergehende Quellen und ein Schlafprotokoll zum Herunterladen.
- J. Zulley: Mein Buch vom guten Schlaf. Zabert Sandmann, 2005. Richtig schlafen kann man lernen – das ist die Grundthese des Autors, der als Schlafforscher bekannt ist.
- Stiftung Warentest (Hrsg.): Fit durch gesunden Schlaf. Guter und ausgewogener Überblick zum Thema, auch wenn der Ratgeber bereits 1994 erschienen ist.
Schlafstörungen bei chronischer Erkrankung
Sekundäre Schlafstörung: Nicht nur vorübergehende Störung der Schlafqualität infolge einer internistischen, neurologischen, psychiatrischen oder anderen Primärerkrankung. Es besteht die Gefahr wechselseitiger Verstärkung von Schlafstörung und ursächlicher Erkrankung. Dieser Teufelskreis ist besonders ausgeprägt bei den psychiatrischen Primärerkrankungen und kann Betroffene in den Suizid (Selbstmord) treiben.
Leider stehen spezielle schlafmedizinische Behandlungsmöglichkeiten bisher nur bei wenigen Primärerkrankungen zur Verfügung. Die ärztliche Hilfe besteht deshalb in der Praxis vor allem darin, die Selbsthilfemöglichkeiten im Rahmen der modernen Schlafhygiene an die Möglichkeiten und Erfordernisse im Einzelfall anzupassen. Dies reicht oft schon aus, den Teufelskreis der sekundären Schlafstörung zu durchbrechen.
Die folgende Aufstellung geht auf die wichtigsten chronischen Erkrankungen ein und stellt, soweit verfügbar, auch spezielle schlafmedizinische Therapiemöglichkeiten dar.
Die Erkrankungen
Chronische Schmerzen
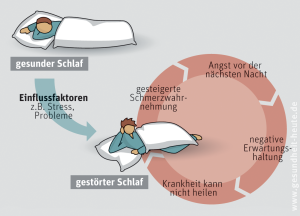
Viele körperliche Erkrankungen sind weniger durch die Krankheit selbst, als vielmehr durch die damit einhergehenden Schmerzen Ursache für schlechten Schlaf. So geben ~ 70 % der von chronischen Schmerzen betroffenen Patienten an, dass die Schmerzen ihre Schlafqualität verschlechtern.
Dabei entsteht ein Teufelskreis: Jeder hat schon erlebt, dass Schmerzen den Schlaf stören und vor allem das Durchschlafen fast unmöglich machen. Weniger bekannt ist, dass schlechte Schlafqualität die Wahrnehmung des Schmerzes intensiviert.
Manchmal leiden die Betroffenen schließlich mehr unter der Schlaflosigkeit als unter den zugrunde liegenden Schmerzen. Trotzdem setzt die Therapie, wenn möglich, an der Ursache an - also bei den Schmerzen.
- Sind die Schmerzen kurzfristiger Natur, kann die angemessene Einnahme von Schmerzmitteln verhindern, dass der genannte Teufelskreis eintritt. Schmerzmittel vom NSAR-Typ (wie Diclofenac, z. B. in Voltaren®) sind oft ausreichend; bei stärkeren Schmerzen, z. B. nach einem größeren zahnmedizinischen Eingriff, kann der Arzt ein Opioid verordnen.
- Bei längerfristigen Schmerzen (beispielsweise bei Tumorschmerzen) ist eine frühzeitige gute Schmerztherapie die wichtigste Maßnahme.
Kopfschmerzsyndrome
Alle Kopfschmerzsyndrome wie Spannungskopfschmerzen, Clusterkopfschmerzen und auch Migräne können durch Schlaf ausgelöst, aber auch gelindert werden. Sie können sich bei Schlafstörungen verschlimmern und/oder an Träume gebunden auftreten.
Manche Betroffenen müssen z. B. auf einen Mittagsschlaf verzichten, weil sie wissen, dass dieser einen Migräneanfall auslösen kann.
Demenz
Die Demenz geht im fortgeschrittenen Stadium fast immer mit schwersten Störungen des Tag-Nacht-Rhythmus und damit auch des Schlafs einher. Eine spezifische Therapie ist schwierig.
Parkinson-Krankheit
75 % aller Parkinson-Patienten klagen über Schlafstörungen (bis hin zur Umkehr des Schlaf-Wach-Rhythmus), die sowohl durch die Krankheit selbst als auch durch ihre Behandlung bedingt sein können. Besonders die Levodopa-Therapie wirkt sich ungünstig auf die Schlafqualität aus. Die Schlafstörungen nehmen im Verlauf der Krankheit zu. Auch Depressionen, die ein häufiges Phänomen bei Patienten mit fortgeschrittenem Parkinson sind, verschlimmern die Schlafstörungen. Zudem klagt über die Hälfte aller Parkinson-Patienten über nicht kontrollierbare Beinbewegungen im Schlaf.
Schlaganfall
Schlaganfallpatienten leiden zu über 50 % an Schlafstörungen, vor allem an schlafbezogenen Atemstörungen, z. B. in Form von Atemaussetzern. Eine spezifische Therapie existiert noch nicht.
Chronic-Fatigue-Syndrom
Das Chronic-Fatigue-Syndrom (CFS), auch chronisches Müdigkeitssyndrom oder chronisches Erschöpfungssyndrom genannt, wird im Rahmen der neurologischen Erkrankungen besprochen. Es ist fast immer mit nichterholsamem Schlaf verbunden.
Auch im Rahmen schwerer Krankheiten und deren Therapien (z. B. Chemotherapie bei Krebs) lässt sich ein Fatigue-Syndrom mit erhöhter Müdigkeit bei gleichzeitig schlechter Schlafqualität beobachten. Es kann über einen langen Zeitraum, bis weit über das Therapieende hinaus, anhalten.
Die Therapiemöglichkeiten dieser Schlafstörungen entsprechen denen der primären Schlafstörung.
Fibromyalgie
Die Fibromyalgie ist in hohem Maße von chronischem Erschöpfungsgefühl gekennzeichnet; nichterholsamer Schlaf gehört dabei zu den schlafmedizinisch führenden Beschwerden.
Tinnitus
Der Tinnitus kann infolge des Dauertons oder -geräusches zu ausgeprägten Einschlaf- und Durchschlafstörungen führen.
Psychiatrische Erkrankungen
Der nichterholsame Schlaf kennzeichnet praktisch jede seelische Erkrankung. Die Auswirkungen auf die einzelnen Faktoren der Schlafqualität sind jedoch, wie die folgende Tabelle zeigt, sehr unterschiedlich.
Bei stationärer Aufnahme ist die Therapie der Schlafstörung in vielen ganzheitlichen Behandlungskonzepten integraler Baustein der Behandlung. Begrenzter sind die Möglichkeiten innerhalb der ambulanten Therapie – zumindest die Selbsthilfemaßnahmen zur Verbesserung der Schlafhygiene können jedoch immer angewendet werden.
Weitere Erkrankungen
Bruxismus (nächtliches Zähneknirschen)
Cushing-Syndrom
MCS (multiple chemosensitivity syndrome)
Restless-Legs-Syndrom
Schlafstörungen bei Kindern
Jedes dritte Kind leidet mindestens einmal für längere Zeit unter Schlafstörungen. Dabei stehen Einschlafstörungen und häufiges Erwachen aus dem Schlaf im Vordergrund. Schwere Schlafstörungen bei Säuglingen und Kindern können zu bleibenden körperlichen und psychischen Schäden führen und sind daher unbedingt behandlungsbedürftig.
Ein an Bewegung und Abwechslung reicher Tagesablauf und eine entspannende Schlafumgebung fördern den gesunden Schlaf. Hilfreich ist ein fester Tagesrhythmus, der auch an Wochenenden relativ konsequent beibehalten wird.
Die Eltern haben zudem durch ihr Ritual des Zubettbringens großen Einfluss auf die Schlafqualität ihrer Kinder, insbesondere auf die Einschlafzeit. Gestalten Sie das Zubettgehen immer nach dem gleichen Schema. Eine Geschichte oder ein kleines Lied wirken beruhigend und machen müde. Einschlafen sollte das Kind alleine in seinem Bett. Ein Kuscheltier oder eine Puppe können dabei helfen.
Begünstigt werden kindliche Schlafstörungen durch äußere Reizüberflutungen beim Fernsehen und bei Computerspielen. Häufig sind aber auch familiäre Konfliktsituationen – z. B. Eheprobleme der Eltern – die Ursache.
Körperliche Ursachen rücken dann in den Vordergrund, wenn eine Schlafstörung weiter besteht, obwohl die Defizite im psycho-sozialen Bereich abgestellt wurden. In Frage kommen dabei verschiedene Gründe von Allergien über Nahrungsmittelunverträglichkeiten bis hin zu Nasen-Polypen oder Epilepsien. Die Zahl der Krankheiten, die als Gründe kindlicher Schlafstörungen in Frage kommt, ist außerordentlich groß – im Zweifelsfall sollte rechtzeitig ein geeigneter Spezialist zur Ursachensuche eingeschaltet werden.
Weiterführende Informationen
- A. Kast-Zahn; H. Morgenroth: Jedes Kind kann schlafen lernen. Gräfe & Unzer, 2007. Ein Buch, das von Millionen Eltern gelesen wurde, viele überzeugt (weil es funktioniert), aber auch viel Widerspruch auslöst (weil das, was funktioniert, nicht das Beste für das Kind sein muss). Ein Muss für jeden, der mehr zum Thema erfahren will.
Schlafwandeln
Schlafwandeln (Somnambulismus): Der Schlafende verlässt das Bett und geht in der Wohnung umher, dabei scheint er bewusst und zielgerichtet zu handeln. Es drohen jedoch Stürze oder Verletzungen, seltener auch Fremdgefährdung. Nach dem Aufwachen haben viele Schlafwandler keinerlei Erinnerung an ihre nächtlichen Spaziergänge.
Kinder und Jugendliche schlafwandeln häufiger als Erwachsene. Man sollte sie nicht wecken oder erschrecken, sondern behutsam an die Hand nehmen und zurück ins Bett bringen. Als Ursache für das in einigen Familien gehäuft auftretende Schlafwandeln werden erbliche Veranlagungen angenommen; genauere Erkenntnisse gibt es jedoch nicht. Sehr selten können auch Schädigungen im Schlaf-Wach-Rhythmus (z. B. nach einer Gehirnhautentzündung oder Epilepsie) der Auslöser sein. Schlafwandler befinden sich in einem Dämmerzustand. Der Gesichtsausdruck ist starr, die Augen sind offen, auf Fragen werden oft einsilbige Antworten gegeben. Möglicherweise steuern sie beim Umherwandeln unbewusst Lichtquellen an. In der Regel ist Schlafwandeln bei Kindern und Jugendlichen harmlos und verschwindet von selbst wieder.
Schnarchen
Primäres Schnarchen (Rhonchopathie): Regelmäßige Geräusche, die in den oberen Atemwegen durch Flattern der tief entspannten Rachenmuskulatur entstehen und nicht Folgeerscheinung einer Schlafapnoe oder einer anderen Atemwegserkrankung sind. Atmung und Herz-Kreislauf-System sind nicht krankhaft beeinträchtigt, und in der Regel wird auch die Schlafqualität nicht nennenswert beeinflusst. (Bewusste) Leitsymptome sind Aufwachen durch das eigene Schnarchen und morgendliche Mundtrockenheit.
Abgegrenzt wird von manchen Autoren das obstruktive Schnarchen oder Oberes-Atemwegsresistenz-Syndrom. Hier sind die Schnarchepisoden von größerer Lautstärke, treten jede Nacht auf und sorgen für einen insgesamt unruhigen Schlaf. Sie können sogar tagsüber auftreten. Die Übergänge zum primären Schnarchen einerseits und zur Schlafapnoe andererseits sind aber fließend, weshalb unklar ist, ob das obstruktive Schnarchen eine eigene Erkrankung darstellt. Die Behandlung folgt den hier beim primären Schnarchen geschilderten Prinzipien.
Leitbeschwerden
- Gelegentliche Schnarchepisoden bzw. -perioden mittlerer Lautstärke vor allem in Rückenlage, gehäuft bei Erkältungen und nach Alkoholgenuss
- Die Atmung bleibt regelmäßig (im Gegensatz zum OSAS)
- Der Schlaf bleibt insgesamt ruhig und erholsam, eventuell wacht der Schlafende manchmal vom eigenen Schnarchen auf.
Die Erkrankung
Das primäre Schnarchen ist sehr häufig; mindestens 40 % der Männer über 40 sind davon betroffen; bei Frauen ist der Anteil geringer. Der Prozentsatz steigt weiter mit dem Alter und wenn Übergewicht hinzukommt. Bei den meisten Betroffenen tritt das Schnarchen nicht ständig auf, sondern wird von folgenden Bedingungen beeinflusst:
- Körperlage: Rückenlage begünstigt das Schnarchen, da der Unterkiefer des auf dem Rücken Schlafenden nicht gestützt ist und er durch den geöffneten Mund atmet.
- Alkoholkonsum und Einnahme von Schlafmitteln und Psychopharmaka: Alle drei Faktoren verstärken die Erschlaffung des Gaumensegels im Schlaf und fördern somit das Schnarchen.
- Mandelvergrößerung
- Verkrümmungen der Nasenscheidewand oder Polypen (vor allem bei Kindern).
Das macht der Arzt
Diagnosesicherung.
Am besten beginnt der Betroffene schon vor der ersten ärztlichen Beratung ein Schlafprotokoll zu führen. Darin werden über 3–4 Wochen die Zeitpunkte des Zubettgehens, des Einschlafens und des Aufwachens genau eingetragen. Zudem werden im Protokoll die Tagesaktivitäten erfasst, z. B. wie viel körperliche Bewegung man hatte, ob es berufliche oder private Stresssituationen gab oder ob Geschlechtsverkehr ausgeübt wurde. Wer von sich weiß, dass er schnarcht, sollte den Partner fragen, in welchen Nächten das Schnarchen stark und wann es eher schwächer war.
Schlafanamnese
Der Arzt fragt in der Schlafanamnese
Spezielle Diagnostik
Schlaflabor. Wenn sich die Ursachen für primäres Schnarchen auf Grund der Schlafanamnese nicht finden lassen, kann eine Untersuchung im Schlaflabor (Polysomnografie) helfen. Das Schlaflabor ist im Prinzip ein technisch aufgerüstetes Schlafzimmer. Der Patient wird per Kabel mit entsprechenden Aufzeichnungsgeräten verbunden, sodass Gehirnströme (wie beim EEG), Augenbewegungen und Muskelspannung messbar werden. Ein EKG gibt Auskunft über den Herzrhythmus. Außerdem werden die Nasenatmung, die Brustkorbbewegungen und die Sauerstoffkonzentration im Blut gemessen. Auch die Bewegungen der Beine und die jeweiligen Körperpositionen im Bett werden aufgezeichnet. Trotz all dieser technischen Vorrichtungen können die meisten Patienten wider Erwarten im Schlaflabor nach einer Eingewöhnungsphase schlafen.
Screening schlafbezogener Atmungsstörungen. Eine weitere Standarduntersuchung in der Schlafmedizin zielt auf schlafbezogene Atmungsstörungen. Der Patient erhält vom Schlafmediziner ein Messgerät, mit dem er wie gewohnt zu Hause schlafen kann. Beim Screening schlafbezogener Atmungsstörungen wird folgendes aufgezeichnet:
- Der Luftfluss an Mund und Nase, mithilfe eines Temperaturfühlers
- Eventuelle Schnarchgeräusche, mithilfe eines am Hals befestigten Mikrofons
- Der Herzschlag
- Die Sauerstoffsättigung, mithilfe eines Clips am Finger
- Die Körperlage, mithilfe eines Aktigrafen, der am Bein befestigt wird und alle Körperbewegungen aufzeichnet.
Objektive Schlafprofilanalyse. Ein weiteres Messgerät, das zu Hause eingesetzt werden kann, erfasst über eine Stirnelektrode den Wach- und Schlafrhythmus. Der Arzt wertet die Daten per Computer aus und erstellt ein objektives Schlafprofil. Das Gerät eignet sich für Patienten, bei denen eine komplette Schlaflaboruntersuchung zunächst nicht erforderlich ist, der Arzt für eine weitergehende Diagnose aber trotzdem eine objektive Messung des Nachtschlafs benötigt.
Erster Schritt ist die Beratung und die Diskussion der im Abschnitt Selbsthilfe aufgeführten und im Einzelfall sinnvollen Maßnahmen. Ist dies nicht ausreichend, kommen chirurgische Maßnahmen in Betracht:
- Der Gaumen und die Rachenschleimhaut können gestrafft und das Zäpfchen und die Gaumenmandeln weitgehend entfernt werden (Uvula-Palato-Pharyngo-Plastik, UPPP).
- Schonender ist die Entfernung von Teilen des Gaumens und des Zäpfchens durch die Verwendung eines Lasers (Laser-assistierte Uvula-Palato-Plastik, LAUP).
- Ein neueres Verfahren ist die Radiofrequenztherapie. Dabei wird mit Nadeln in das Rachengewebe eingestochen und durch Radiofrequenzenergie das Gewebe koaguliert (zum Verkochen gebracht). Das entstehende Narbengewebe strafft und stabilisiert das Gewebe und reduziert damit das Schnarchen.
- Des Weiteren können die Mandeln entfernt werden (Tonsillektomie). Bei Erwachsenen ist dieser Eingriff zwar harmlos; stärkere Nachblutungen sind aber möglich.
- Bei Nasenscheidewandverkrümmungen wird die Nasenscheidewand begradigt; gegebenenfalls werden auch die Nasenmuscheln verkleinert.
- Verschlimmern chronische Kieferhöhlen- und/oder Nasennebenhöhlenentzündungen das Schnarchen, werden diese mit Antibiotika, Kieferhöhlenspülungen und gegebenenfalls entsprechenden Operationen behoben.
Die Frage, ob ein chirurgischer Eingriff den gewünschten Erfolg bringen wird, ist berechtigt – viel hängt von der richtigen Einschätzung der Befunde, von der Art des Eingriffs, aber auch von der Erfahrung des Operateurs ab.
Selbsthilfe
Verhaltensänderungen sind wirksam und senken die Schnarchfrequenz, die Häufigkeit des Schnarchens also, fast immer deutlich. Dazu zählen:
Änderung der Schlafposition. Kopftieflage und Rückenlage sollten vermieden werden. Ersteres kann erreicht werden, indem der Kopf durch Spezialkissen auch im Schlaf hochgelagert bleibt. Die Rückenlage zu vermeiden ist schwieriger. Immer wieder wird sogar das Einnähen von Tennisbällen in das Rückenteil des Schlafanzuges oder das Tragen eines mit Handtüchern gefüllten Rucksacks empfohlen. Beides macht die nächtliche Rückenlage unangenehm oder schmerzhaft, und der Schläfer wird sie unbewusst umgehen; ob es seiner Schlaftiefe förderlich ist, sei dahingestellt. Manche Menschen schaffen es auch durch Willenskraft, die Rückenlage nachts immer wieder zu korrigieren.
Alkohol und Medikamente. Ab dem späten Nachmittag sollte keinerlei Alkohol mehr getrunken werden. Auch Schlaf- und Beruhigungsmittel fördern das Schnarchen und sollten nur in dringenden Fällen eingenommen werden.
Übergewicht. Da sich überschüssiges Fett auch im Rachenbereich ablagert und die Atmung behindert, sollte bei Übergewicht das Gewicht reduziert werden.
Hausstaubmilben. Besteht eine Hausstaubmilben- oder Bettfedernallergie, muss auf synthetische antiallergische Ober- und Füllungsmaterialien, ausgewichen werden, weil durch die allergische Reaktion die Nasenatmung behindert wird.
Schlafzeiten. Insbesonders „durchzechte“ Nächte fördern das Schnarchen im anschließenden Schlaf.
Schnarchbandagen oder Schnarchbinden halten mit einem elastischen Gurt den Kiefer geschlossen. Sie sind in Apotheken und Sanitätshäusern erhältlich.
Protrusionsschienen fixieren den Unterkiefer im Schlaf in einer festen Lage, sodass die Zunge nicht zurückfallen und die Atemwege blockieren kann. Die meisten Patienten kommen damit erstaunlich gut zurecht; ~ 75 % der Anwender erreichen damit Schnarchreduktion.
Elektronische Schnarchapparate wecken den Schläfer, sobald er schnarcht. Da sie die Ursachen des Schnarchens jedoch nicht beeinflussen, ist davon abzuraten.